Diabetes tipo 1 y 2, conoce sus padecimientos y formas de tratarlas
Nota del editor: Todos los días un médico experto de CNNHealth responde las preguntas de un lector.Otis Brawley es director médico de la American Cancer Society
(CNN) — ¿Cuál es la diferencia entre la diabetes tipo 1 y tipo 2?, pregunta Steve de San Bruno, California.
Y el experto responde.
En primer lugar, el nombre formal de lo que comúnmente llamamos diabetes es diabetes mellitus, que se traduce del griego como orina con grandes cantidades de azúcar.
Las diabetes mellitus de tipo 1 y 2 son enfermedades que tienen en común el azúcar en la orina y el aumento de la micción (la acción de orinar).
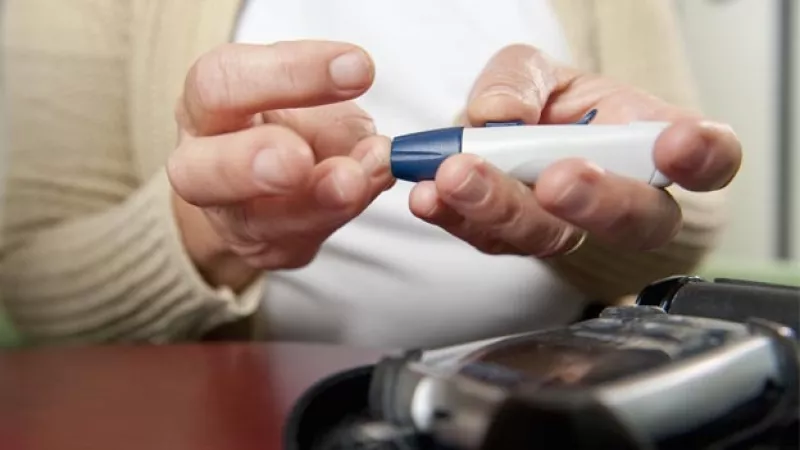
Cuando existen grandes cantidades de azúcar en la sangre , los riñones la filtran a la orina. El azúcar se puede medir en la orina a través de una prueba de laboratorio. Las tiras reactivas de la prueba también se utilizan para mostrar la cantidad de azúcar en la orina.
Los pacientes que desarrollan diabetes mellitus comúnmente tienen como síntomas iniciales el aumento de la sed, la micción y visión borrosa debido a las grandes cantidades de azúcar en los fluidos del ojo.
La diabetes tipo 1 es el resultado de una enfermedad reumatológica en la que el propio cuerpo ataca y destruye las células beta del páncreas. Estas son las células que normalmente producen la insulina. El tipo 1 es una enfermedad con la cual el paciente deja de producir insulina en un tiempo relativamente corto.
Todos los pacientes con diabetes tipo 1 también pueden desarrollar un trastorno del metabolismo de nombre cetoacidosis, cuando el nivel de azúcar en su sangre es alta y no hay suficiente insulina en su cuerpo. La cetoacidosis puede ser fatal a menos que se le trate como una emergencia con hidratación e insulina.
El tipo 1 alguna vez fue llamado diabetes mellitus juvenil, debido a que la mayor parte de los diagnósticos eran en niños. Pero ya hay diagnósticos ocasionales incluso en adultos mayores de 60 años.
Uno debe pensar en ella como una enfermedad en la cual el alto nivel de azúcar en la sangre se debe a la deficiencia en la producción de insulina . El tratamiento debe ser por administración de insulina. Esta se da por lo menos una o dos veces al día, pero puede administrarse hasta cuatro veces en un día para la diabetes tipo 1.
La diabetes de tipo 2 es el resultado de que los músculos y otros tejidos corporales desarrollan una resistencia a la insulina que producen las células beta del páncreas. Éste, primero trata de superar esta resistencia a la insulina y produce más insulina. El azúcar en la sangre aumenta a medida que el cuerpo del paciente ya no es capaz de producir suficiente insulina.
La mayoría de los pacientes con diabetes mellitus tipo 2 tienen sobrepeso u obesidad. Para la mayoría de las personas, pero no para todos, mantener un peso normal y una buena dieta previene el desarrollo de la diabetes tipo 2.
La mayor parte de los diagnósticos de diabetes tipo 2 se dan después de los 40 años. Por esta razón, muchos se refieren a este tipo como la diabetes mellitus del inicio de la edad adulta. Este nombre perdió sentido cuando la epidemia de obesidad causó que una gran cantidad de personas con diagnóstico de tipo 2 tengan entre 10 y 11 años.
El tipo 2 generalmente puede tratarse modificando la dieta y se pueden tener mejoras significativas cuando se pierde peso y se hace ejercicio. Algunos pacientes se pueden tratar de forma efectiva con medicamentos como la metformina que aumenta la sensibilidad periférica de los órganos a la insulina.
Sin embargo, en una etapa más grave, necesitará de medicamentos orales que estimulen al páncreas a producir más insulina, tales como la gliburida o la glipizida. Algunos pacientes con casos incluso más graves de la enfermedad tipo 2 reciben tratamiento con inyecciones subcutáneas de insulina.
A mayor nivel de insulina en el cuerpo, se supera la resistencia periférica a la misma y lleva a que el nivel de azúcar en la sangre regrese a un rango normal. En algunos casos de pacientes con diabetes tipo 2, los años de sobreproducción de insulina provocan que las células beta se agoten y dejen de producirla. Estos pacientes pueden desarrollar cetoacidosis, de la misma manera que pacientes con diabetes tipo 1, y deben recibir tratamiento con inyecciones de insulina.
El resultado a largo plazo de los tipos 1 y 2 de la diabetes mellitus es el daño a un órgano. Los pacientes pueden desarrollar ceguera, insuficiencia renal y la enfermedad vascular.
La ceguera se debe a la retinopatía diabética en donde crecen en la retina del ojo vasos sanguíneos adicionales. La enfermedad vascular se puede manifestar con una disminución del flujo sanguíneo a los pies, lo que lleva a llagas, úlceras e infecciones que en casos severos requieren la amputación de la pierna. La enfermedad vascular también puede provocar ataques cardiacos y derrames cerebrales.
Todas estas complicaciones se pueden retrasar con un buen control del azúcar en la sangre
¿Tienes alguna pregunta para nuestros expertos? La puedes formular en la sección de comentarios